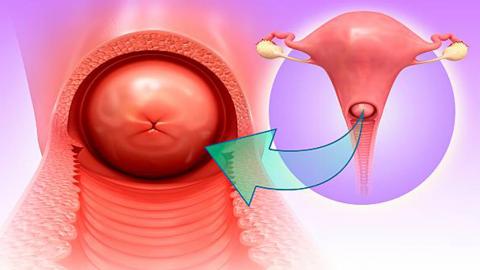
Цервицит – это воспаление шейки матки. Она расположена в нижней части матки – участке, который открывается во влагалище. Обнаружение точной причины этого заболевания имеет огромное значение для здоровья женщины.
Если причина цервицита скрывается в инфекции, она может распространиться за пределы шейки матки – в саму матку, маточные трубы, а также в яичники и абдоминальную полость. В данном случае инфекция способна привести к угрожающему жизни состоянию. Незалеченный цервицит чреват бесплодием или проблемами в развитии малыша, который находится в утробе матери. В этой статье мы рассмотрим все что нужно знать о симптомах, причинах, факторах риска, диагностике и лечении этой болезни.
Каковы причины цервицита?
Основные виновники воспаления:
- Раздражение шейки матки,
- Инфекция,
- Повреждение клеток, из которых состоит слизистая оболочка органа.
Раздраженные или инфицированные ткани могут отекать и становиться красными, а также выделять слизь или гной. Также эти ткани могут кровоточить, если к ним прикасаться.
Сильные воспаления обычно вызваны инфекциями, которые передаются половым путем. Среди половых инфекций, которые могут стать причиной цервицита:
- Гонорея,
- Хламидиоз,
- Генитальный герпес,
- Трихомониаз,
- Микоплазмоз и уреаплазмоз.
У многих женщин с цервицитом во время диагностики не обнаруживается никакой инфекции. В данном случае среди вероятных причин воспаления:
- Аллергия на химические вещества в спермицидах, гигиенических средствах или презервативах.
- Раздражения или повреждения из-за использования тампонов, маточных колец или устройств для предотвращения беременности.
- Нарушение бактериальной микрофлоры во влагалище; в данном случае «здоровых» бактерий (лактобактерии) становится намного меньше, чем «вредных» (анаэробных). Это состояние известно как бактериальный вагиноз.
- Гормональный дисбаланс; при относительно низком уровне гормона эстрогена или повышенном уровне прогестерона организму сложнее поддерживать ткани шейки матки здоровыми.
- Наличие онкологического заболевания; изредка рак или лучевая терапия вызывают изменения в тканях шейки матки, которые приводят к цервициту.
Среди факторов риска развития этого нарушения:
- Недавний половой контакт без презерватива,
- Ведение «бурной» сексуальной жизни,
- Перенесенный ранее цервицит. По данным исследований, это заболевание повторно развивается у 8-25% женщин.
Если у вас нет симптомов, но вы находитесь в группе риска, это является поводом пройти профилактический осмотр и диагностику.
Как распознать симптомы цервицита?
У многих женщин эта болезнь никак не проявляется. Зачастую её обнаруживают в процессе планового гинекологического осмотра или скрининга.
Если признаки цервицита проявляются, они могут включать:
- Обильные сероватые или бледно-желтые выделения из влагалища,
- Аномальные кровотечения из влагалища, особенно после полового акта или между периодами менструаций,
- Боль в процессе полового акта,
- Затрудненное, болезненное и частое мочеиспускание,
- Редко – боль в тазу или животе, повышение температуры.
Как диагностируют цервицит?
В первую очередь врач выполняет осмотр шейки матки. Также гинеколог задаст несколько важных вопросов о сексуальной истории пациентки:
- Сколько у нее было партнеров?
- Занималась ли женщина сексом без презерватива?
- Использовала ли пациентка средства контрацепции, и если да, то какие именно.
Даже если у пациентки нет характерных симптомов цервицита, но она попадает в группу риска, гинеколог все равно выполнит осмотр половых органов. Врач обязательно осмотрит беременную женщину, ведь необнаруженное воспаление шейки матки чревато последствиями как для матери, так и для ребенка.
Цервицит диагностируется с помощью таких процедур:
- Мазок с шейки матки, который помогает обнаружить выделения, отек, чувствительность и кровотечения,
- Анализ вагинальных выделений – для обнаружения болезнетворных бактерий или вирусов.
Как лечить цервицит?
Если причиной воспаления не является половая инфекция, медикаментозного лечения может не потребоваться. Если виновата инфекция, главная цель терапии – уничтожить её и предотвратить распространение на матку и маточные трубы. Лечение цервицита при беременности – это дело особой важности. Если инфекция перейдет к ребенку, последствия могут быть плачевными.
В зависимости от того, какой микроорганизм вызвал инфекцию, врачи назначают:
- Антибиотики (при бактериальной инфекции),
- Противогрибковые препараты (если виноваты грибки),
- Противовирусные (если виноваты вирусы).
Гонорея обычно лечится с помощью инъекции антибиотика цефтриаксона. Для лечения хламидиоза используют пероральные антибиотики азитромицин, доксициклин, офлоксацин или левоофлоксацин. При трихомониазе назначают антибиотик метронидазол или тинидазол.
Если причиной цервицита является генитальный герпес, в этом случае назначают противовирусные препараты: ацикловир, валацикловир или фамцикловир. При первом инфицировании вирусом генитального герпеса лекарства принимаются до 10 дней. Если больного беспокоят повторные вспышки герпеса, противовирусные препараты принимают от трех до пяти дней.
Если причиной цервицита стала травма или повреждение шейки матки внутриматочным устройством, в данном случае назначают антибиотик, который направлен на конкретный вид бактерии. Воспаление пройдет в течение нескольких дней или недель.
Диагностику, а при необходимости – лечение от инфекции, необходимо проходить и партнеру пациентки. Это делается, чтобы убедиться, что женщина не заболеет снова. Важно отметить, что заниматься сексом можно только после полного выздоровления обоих партнеров.
Лечение цервицита особенно важно, если пациентка ВИЧ-инфицирована. Это объясняется тем, что при воспалении шейки матки в ней увеличивается концентрация вирусов. В свою очередь это повышает риск передачи ВИЧ партнеру. Также наличие цервицита увеличивает риск заразиться ВИЧ от инфицированного человека.
Если несмотря на лечение симптомы не проходят, необходимо пройти повторную диагностику. Альтернативные методы лечения, например, нанесение йогурта на шейку матки, не работают, а могут лишь усилить симптомы. В целом применение немедикаментозных методов терапии при этом нарушении не рекомендуется.
Профилактика цервицита
Вы можете снизить риск развития этого нарушения, если будете следовать простым рекомендациям:
- Всегда занимайтесь сексом с презервативом,
- Будьте осознанными в плане сексуальной активности – ограничивайте количество половых партнеров,
- Не вступайте в половую связь с человеком, у которого есть генитальные раны или выделения,
- Если вы проходите лечение от заболеваний, передающихся половым путем, всегда спрашивайте у врача, следует ли вашему партнеру так же пройти лечение,
- Не пользуйтесь продуктами для интимной гигиены – они могут вызывать раздражения во влагалище и шейке матки,
- Если вы страдаете от сахарного диабета, делайте все возможное для контроля уровня глюкозы в крови.
Лучшая профилактика цервицита – верность только одному, любимому человеку. Если же случилось так, что у вас появились симптомы или произошел контакт с человеком, в котором вы не уверены, лучше пройти осмотр у гинеколога.
Источники:
- Cervicitis, Harvard Medical School,
- Cervicitis, WebMD,
- Cervicitis, Mayo Clinic.